Cukrzyca jest jedną z najczęstszych chorób, której zachorowalność wzrasta i psuje statystyki. Objawy cukrzycy nie pojawiają się z dnia na dzień; proces jest przewlekły, ze wzrostem i pogorszeniem zaburzeń endokrynologicznych i metabolicznych. To prawda, że początek cukrzycy typu 1 znacznie różni się od wczesnego stadium cukrzycy typu 2.
Wśród wszystkich patologii endokrynologicznych cukrzyca z pewnością przoduje i stanowi ponad 60% wszystkich przypadków. Ponadto rozczarowujące statystyki pokazują, że 1/10 „cukrzyków” to dzieci.
Prawdopodobieństwo zachorowania wzrasta wraz z wiekiem, dlatego co dziesięć lat liczebność grupy podwaja się. Dzieje się tak na skutek wydłużenia się średniej długości życia, udoskonalenia metod wczesnej diagnostyki, spadku aktywności fizycznej oraz wzrostu liczby osób z nadwagą.
Rodzaje cukrzycy
Wiele osób słyszało o takiej chorobie jak moczówka prosta. Aby czytelnik nie mylił później chorób zwanych „cukrzycą”, prawdopodobnie przydatne będzie wyjaśnienie różnic między nimi.
moczówka prosta cukrzycowa
Moczówka prosta jest chorobą endokrynologiczną, która pojawia się w wyniku neuroinfekcji, chorób zapalnych, nowotworów, zatruć i jest spowodowana niedoborem, a czasami całkowitym zanikiem ADH-wazopresyny (hormonu antydiuretycznego).
To wyjaśnia obraz kliniczny choroby:
- Stała suchość błony śluzowej jamy ustnej, niesamowite pragnienie (osoba może wypić do 50 litrów wody w ciągu 24 godzin, rozciągając żołądek do dużych rozmiarów);
- Izolacja dużej ilości niezagęszczonego, lekkiego moczu o niskim ciężarze właściwym (1000-1003);
- Katastrofalna utrata masy ciała, osłabienie, zmniejszona aktywność fizyczna, zaburzenia układu trawiennego;
- Charakterystyczne zmiany w skórze (skóra „pergaminowa”);
- Zanik włókien mięśniowych, osłabienie układu mięśniowego;
- Rozwój zespołu odwodnienia w przypadku braku przyjmowania płynów przez ponad 4 godziny.
Jeśli chodzi o całkowite wyleczenie, rokowanie choroby jest niekorzystne; zdolność do pracy jest znacznie zmniejszona.
Krótka anatomia i fizjologia
Niesparowany narząd, trzustka, pełni mieszaną funkcję wydzielniczą. Jego egzogenna część wykonuje wydzielanie zewnętrzne, wytwarzając enzymy biorące udział w procesie trawienia. Część hormonalna, której powierzono misję wydzielania wewnętrznego, wytwarza różne hormony, w tym - insulina i glukagon. Odgrywają kluczową rolę w zapewnieniu konsystencji cukru w organizmie człowieka.
Część hormonalną gruczołu reprezentują wysepki Langerhansa, składające się z:
- Komórki A, które zajmują jedną czwartą całkowitej powierzchni wysepek i są uważane za miejsce produkcji glukagonu;
- komórki B, zajmujące do 60% populacji komórek, syntetyzujące i przechowujące insulinę, której cząsteczka jest polipeptydem o dwóch łańcuchach, zawierającym 51 aminokwasów w określonej sekwencji;
- komórki D wytwarzające somatostatynę;
- Komórki wytwarzające inne polipeptydy.
Zatem wniosek nasuwa się sam: W szczególności uszkodzenie trzustki i wysp Langerhansa jest głównym mechanizmem hamującym wytwarzanie insuliny i wyzwalającym rozwój procesu patologicznego.
Rodzaje i szczególne postacie choroby
Brak insuliny prowadzi do zaburzenia stałości cukru (3,3 – 5,5 mmol/l) i przyczynia się do powstawania heterogennej choroby zwanej cukrzycą (DM):
- Tworzy się całkowity brak insuliny (absolutny niedobór). zależny od insuliny proces patologiczny, tzw cukrzyca typu I (IDDM);
- Brak insuliny (niedobór względny), który w początkowej fazie powoduje zaburzenie metabolizmu węglowodanów, powoli, ale niezawodnie prowadzi do rozwoju nieinsulinozależne cukrzyca (NIDDM), czyli tzw cukrzyca typu II.
W związku z zaburzeniem wykorzystania glukozy przez organizm, a w konsekwencji wzrostem jej stężenia w surowicy krwi (hiperglikemią), co w zasadzie jest objawem choroby, z biegiem czasu zaczynają pojawiać się objawy cukrzycy, czyli całkowitego zaburzenia procesów metabolicznych na wszystkich poziomach.
Oprócz cukrzycy typu 1 i typu 2 istnieją specjalne typy tej choroby:
- Cukrzyca wtórna w wyniku ostrego i przewlekłego zapalenia trzustki (zapalenie trzustki), nowotworów złośliwych w miąższu gruczołu, marskości wątroby. Szereg zaburzeń endokrynologicznych, którym towarzyszy nadmierna produkcja antagonistów insuliny (akromegalia, choroba Cushinga, guz chromochłonny, choroby tarczycy), prowadzi do rozwoju cukrzycy wtórnej. Wiele leków stosowanych od dawna ma działanie diabetogenne: leki moczopędne, niektóre leki i hormony hipotensyjne, doustne środki antykoncepcyjne itp.;
- Cukrzyca u kobiet w ciąży (ciążowa), spowodowane specyficznym wzajemnym oddziaływaniem hormonów matki, dziecka i łożyska. Trzustka płodu, która produkuje własną insulinę, zaczyna hamować wytwarzanie insuliny przez gruczoł matczyny, w wyniku czego w czasie ciąży powstaje ta szczególna forma. Jednak przy odpowiedniej kontroli cukrzyca ciążowa zwykle ustępuje po porodzie. Następnie w niektórych przypadkach (do 40%) u kobiet z podobną historią ciąży fakt ten może zagrozić rozwojowi cukrzycy typu II (w ciągu 6-8 lat).
Dlaczego pojawia się „słodka” choroba?
„Słodka” choroba tworzy dość „pstrokatą” grupę pacjentów, więc staje się oczywiste, że IDDM i jej nieinsulinozależny „brat” mają odmienne pochodzenie genetyczne. Istnieją dowody na związek cukrzycy insulinozależnej ze strukturami genetycznymi układu HLA (głównego kompleksu zgodności tkankowej), w szczególności z niektórymi genami loci regionu D. W przypadku NIDDM takiej zależności nie zaobserwowano.

Do rozwoju cukrzycy typu I nie wystarczą same predyspozycje genetyczne; mechanizm patogenetyczny jest wyzwalany przez czynniki prowokujące:
- Wrodzony niedobór wysepek Langerhansa;
- Niekorzystny wpływ środowiska zewnętrznego;
- Stres, stres nerwowy;
- Urazowe uszkodzenia mózgu;
- Ciąża;
- Procesy zakaźne pochodzenia wirusowego (grypa, świnka, infekcja wirusem cytomegalii, Coxsackie);
- Skłonność do ciągłego objadania się, prowadząca do nadmiernego odkładania się tkanki tłuszczowej;
- Nadużywanie wyrobów cukierniczych (osoby lubiące słodycze są bardziej zagrożone).
Zanim omówimy przyczyny cukrzycy typu II, warto zastanowić się nad bardzo kontrowersyjną kwestią: kto cierpi częściej – mężczyźni czy kobiety?
Ustalono, że obecnie choroba częściej występuje u kobiet, chociaż jeszcze w XIX wieku cukrzyca była „przywilejem” płci męskiej. Nawiasem mówiąc, obecnie w niektórych krajach Azji Południowo-Wschodniej obecność tej choroby u mężczyzn uważa się za dominującą.
Warunki predysponujące do rozwoju cukrzycy typu II obejmują:
- Zmiany w strukturze strukturalnej trzustki w wyniku procesów zapalnych, a także pojawienia się cyst, nowotworów, krwotoków;
- Wiek po 40 latach;
- Nadwaga (najważniejszy czynnik ryzyka NIDDM!);
- Choroby naczyniowe spowodowane procesem miażdżycowym i nadciśnieniem tętniczym;
- U kobiet ciąża i poród dziecka o dużej masie ciała (ponad 4 kg);
- Posiadanie krewnych chorych na cukrzycę;
- Silny stres psycho-emocjonalny (hiperstymulacja nadnerczy).
Przyczyny choroby różnych typów cukrzycy w niektórych przypadkach pokrywają się (stres, otyłość, wpływ czynników zewnętrznych), ale początek procesu w cukrzycy typu 1 i typu 2 jest inny, ponadto IDDM to domena dzieci i młodzieży, a osoby nieinsulinoniezależne wolą osoby starsze.
Dlaczego tak bardzo chcesz pić?
Charakterystyczne objawy cukrzycy, niezależnie od jej postaci i rodzaju, można przedstawić następująco:

- Suchość błon śluzowych jamy ustnej;
- Pragnienie, którego praktycznie nie da się ugasić, związane z odwodnieniem;
- Nadmierne tworzenie się moczu i jego wydalanie przez nerki (wielomocz), co prowadzi do odwodnienia;
- Wzrost stężenia glukozy w surowicy krwi (hiperglikemia) na skutek zahamowania wykorzystania cukru przez tkanki obwodowe na skutek niedoboru insuliny;
- pojawienie się cukru w moczu (glukozuria) i ciał ketonowych (ketonuria), które zwykle występują w znikomych ilościach, ale w cukrzycy są intensywnie wytwarzane przez wątrobę, a przy wydalaniu z organizmu wykrywane są w moczu;
- Zwiększona zawartość w osoczu krwi (oprócz glukozy) mocznika i jonów sodu (Na+);
- Utrata masy ciała, która w przypadku dekompensacji choroby jest charakterystyczną cechą zespołu katabolicznego, który rozwija się na skutek rozkładu glikogenu, lipolizy (mobilizacji tłuszczów), katabolizmu i glukoneogenezy (przekształcenia w glukozę) białek;
- Naruszenie wskaźników spektrum lipidów, wzrost całkowitego cholesterolu z powodu frakcji lipoprotein o małej gęstości, NEFA (niezestryfikowane kwasy tłuszczowe), trójglicerydy. Zwiększająca się zawartość lipidów zaczyna być aktywnie kierowana do wątroby, gdzie ulegają intensywnemu utlenieniu, co prowadzi do nadmiernego tworzenia się ciał ketonowych (aceton + kwas β-hydroksymasłowy + kwas acetooctowy) i ich dalszego przedostawania się do krwi (hiperketonemia). Nadmierna koncentracja ciał ketonowych grozi niebezpiecznym stanem tzwcukrzycowa kwasica ketonowa.
Zatem ogólne objawy cukrzycy mogą być charakterystyczne dla dowolnej postaci choroby, jednak aby nie dezorientować czytelnika, nadal należy zwrócić uwagę na cechy charakterystyczne dla tego lub innego typu.
Cukrzyca typu I to „przywilej” młodych
IDDM charakteryzuje się ostrym (tygodnie lub miesiące) początkiem. Objawy cukrzycy typu I są wyraźne i objawiają się objawami klinicznymi typowymi dla tej choroby:
- Nagła utrata masy ciała;
- Nienaturalne pragnienie, osoba po prostu nie może się upić, chociaż próbuje to zrobić (polidypsja);
- wydalanie dużych ilości moczu (wielomocz);
- Znaczące zwiększenie stężenia glukozy i ciał ketonowych w surowicy krwi (kwasica ketonowa). W początkowej fazie, gdy pacjent może jeszcze nie być świadomy swoich problemów, bardzo prawdopodobne jest wystąpienie śpiączki cukrzycowej (kwasicy ketonowej, hiperglikemicznej) – stanu skrajnie zagrażającego życiu, dlatego insulinoterapię przepisuje się jak najwcześniej (gdy tylko podejrzewa się cukrzycę).

W większości przypadków po zastosowaniu insuliny następuje wyrównanie procesów metabolicznych, Zapotrzebowanie organizmu na insulinę gwałtownie spada i następuje tymczasowy „odzysk”. Jednak ten krótkotrwały stan remisji nie powinien uspokajać ani pacjenta, ani lekarza, ponieważ po pewnym czasie choroba ponownie zacznie przypominać. Zapotrzebowanie na insulinę może wzrastać wraz z czasem trwania choroby, ale na ogół przy braku kwasicy ketonowej nie przekracza 0,8–1,0 j./kg.
Objawy wskazujące na rozwój późnych powikłań cukrzycy (retinopatia, nefropatia) mogą pojawić się po 5-10 latach. Do głównych przyczyn zgonów z powodu IDDM należą:
- Terminalna niewydolność nerek będąca konsekwencją cukrzycowego stwardnienia kłębuszków nerkowych;
- Zaburzenia sercowo-naczyniowe są powikłaniami choroby podstawowej, które występują nieco rzadziej niż choroby nerek.
Choroba lub zmiany związane z wiekiem? (cukrzyca typu II)
NIDDM rozwija się przez wiele miesięcy, a nawet lat. Kiedy pojawiają się problemy, kieruje się je do różnych specjalistów (dermatolog, ginekolog, neurolog...). Pacjent nawet nie podejrzewa, że jego zdaniem różne choroby: czyraczność, swędzenie skóry, infekcje grzybicze, ból kończyn dolnych są oznakami cukrzycy typu II. Pacjenci przyzwyczajają się do swojego stanu, a cukrzyca powoli się rozwija, atakując wszystkie układy, a przede wszystkim naczynia krwionośne.
NIDDM charakteryzuje się stabilnym, powolnym przebiegiem, zwykle bez tendencji do kwasicy ketonowej.
Leczenie cukrzycy typu 2 rozpoczyna się zwykle od diety ograniczającej łatwo przyswajalne (rafinowane) węglowodany i stosowania leków obniżających poziom cukru (jeśli to konieczne). Insulinę przepisuje się, jeśli choroba osiągnęła etap ciężkich powikłań lub występuje oporność na leki doustne.
Za główną przyczynę zgonów chorych na NIDDM uznaje się patologię układu krążenia wynikającą z cukrzycy. Z reguły jest to zawał serca lub udar.
Leczenie cukrzycy
Podstawą działań terapeutycznych mających na celu kompensację cukrzycy są trzy główne zasady:
- Kompensacja niedoboru insuliny;
- Regulacja zaburzeń endokrynologicznych i metabolicznych;
- Zapobieganie cukrzycy, jej powikłaniom i ich szybkiemu leczeniu.
Realizacja tych zasad odbywa się w oparciu o 5 głównych stanowisk:
- Odżywianie w przypadku cukrzycy odgrywa rolę „pierwszych skrzypiec”;
- Po diecie następuje system ćwiczeń fizycznych, odpowiedni i indywidualnie dobrany;
- Leki obniżające poziom cukru stosuje się głównie w leczeniu cukrzycy typu 2;
- W przypadku NIDDM przepisuje się insulinoterapię, ale jest ona niezbędna w przypadku cukrzycy typu 1;
- Szkolenie pacjentów w zakresie samokontroli (umiejętność pobierania krwi z palca, obsługi glukometru, samodzielnego podawania insuliny).
Kontrola laboratoryjna nad tymi pozycjami wskazuje stopień kompensacji po następujących badaniach biochemicznych:
| Wskaźniki | Dobry stopień rekompensaty | Zadowalający | Złe |
|---|---|---|---|
| Poziom glukozy na czczo (mmol/l) | 4.4 – 6.1 | 6,2 – 7,8 | Ø 7,8 |
| Zawartość cukru we krwi 2 godziny po posiłku (mmol/l) | 5,5 – 8,0 | 8,1 – 10,0 | Ø 10,0 |
| Procent hemoglobiny glikozylowanej (HbA1, %) | < 8,0 | 8,0 – 9,5 | Ø 10,0 |
| Cholesterol całkowity w surowicy (mmol/l) | < 5.2 | 5,2 – 6,5 | Ø 6,5 |
| Poziom trójglicerydów (mmol/l) | < 1,7 | 1,7 – 2,2 | Ø 2,2 |
Ważna rola diety w leczeniu NIDDM
Odżywianie przy cukrzycy jest bardzo dobrze znane, nawet osobom dalekim od cukrzycy, tabela nr 9. Będąc w szpitalu z powodu jakiejkolwiek choroby, co jakiś czas można usłyszeć o specjalnej diecie, która zawsze jest w osobnych garnkach, różni się od innych diet i jest wydawana po wypowiedzeniu określonego hasła: „Mam dziewiąty stół”. Co to wszystko oznacza? Czym ta tajemnicza dieta różni się od wszystkich innych?
Nie należy się mylić, opiekując się cukrzykiem wynoszącym swoją „owsiankę”, że pozbawia się go wszelkich radości życia. Dieta dla diabetyków nie różni się zbytnio od diety osób zdrowych; pacjenci otrzymują odpowiednią ilość węglowodanów (60%), tłuszczów (24%) i białek (16%).

Odżywianie w przypadku cukrzycy polega na zastępowaniu rafinowanych cukrów w żywności wolno rozkładanymi węglowodanami. Cukier sprzedawany w sklepach dla każdego i wyroby cukiernicze na jego bazie należą do kategorii żywności zabronionej.
Jeśli chodzi o równowagę żywieniową, tutaj wszystko jest rygorystyczne: diabetyk musi koniecznie spożywać wymaganą ilość witamin i pektyn, która musi wynosić co najmniej 40 gramów. za dzień.
Ściśle indywidualna aktywność fizyczna
Aktywność fizyczna dla każdego pacjenta dobierana jest indywidualnie przez lekarza prowadzącego, biorąc pod uwagę następujące punkty:

- Wiek;
- Objawy cukrzycy;
- Nasilenie procesu patologicznego;
- Obecność lub brak powikłań.
Zalecona przez lekarza i wykonywana przez „podopiecznego” aktywność fizyczna powinna sprzyjać „spalaniu” węglowodanów i tłuszczów bez udziału insuliny. Jego dawka, niezbędna do wyrównania zaburzeń metabolicznych, wyraźnie spada, o czym nie należy zapominać, gdyż zapobiegając wzrostowi poziomu cukru we krwi, można uzyskać niepożądany efekt. Odpowiednia aktywność fizyczna powoduje zmniejszenie glukozy, podana dawka insuliny rozkłada pozostałą, a w efekcie spadek poziomu cukru poniżej dopuszczalnych wartości (hipoglikemia).
Zatem dawkowanie insuliny i aktywność fizyczna wymagają bardzo dużej uwagi i dokładnych obliczeń, tak, aby uzupełniając się wzajemnie, wspólnie nie przekroczyć dolnej granicy normalnych parametrów laboratoryjnych.
A może warto spróbować środków ludowych?
Leczeniu cukrzycy typu 2 często towarzyszą poszukiwania przez pacjenta środków ludowych, które mogą spowolnić proces i maksymalnie opóźnić czas przyjmowania postaci dawkowania.
Pomimo faktu, że nasi odlegli przodkowie praktycznie nie wiedzieli o tej chorobie, istnieją środki ludowe stosowane w leczeniu cukrzycy, ale nie powinniśmy o tym zapominać Pomocne są napary i wywary przygotowane z różnych roślin. Stosowanie domowych sposobów na cukrzycę nie zwalnia pacjenta z przestrzegania diety, monitorowania poziomu cukru we krwi, wizyt u lekarza i stosowania się do wszystkich jego zaleceń.

Aby zwalczyć tę patologię w domu, stosuje się dość znane środki ludowe:
- Kora i liście morwy białej;
- Ziarna i łuski owsa;
- Przegrody orzechowe;
- liść laurowy;
- Cynamon;
- Żołędzie;
- Pokrzywa;
- Mniszek lekarski.
Kiedy dieta i środki ludowe już nie pomagają...
Tak zwane leki pierwszej generacji, powszechnie znane pod koniec ubiegłego wieku, odeszły już do przeszłości i zostały zastąpione lekami nowej generacji, które tworzą 3 główne grupy leków przeciwcukrzycowych produkowanych przez przemysł farmaceutyczny.
Endokrynolog decyduje, które lekarstwo jest odpowiednie dla tego czy innego pacjenta. Aby pacjenci nie samoleczyli się i nie decydowali o stosowaniu tych leków na cukrzycę według własnego uznania, podamy kilka ilustrujących przykładów.
Pochodne sulfonylomocznika
Obecnie przepisywane są pochodne sulfonylomocznika drugiej generacji, które działają od 10 godzin do 24 godzin. Pacjenci zwykle przyjmują je 2 razy dziennie, pół godziny przed posiłkiem.
Leki te są bezwzględnie przeciwwskazane w następujących przypadkach:
- Cukrzyca typu 1;
- Śpiączka cukrzycowa, hiperosmolarna, mleczanowa;
- Ciąża, poród, laktacja;
- Nefropatia cukrzycowa z towarzyszącą upośledzoną filtracją;
- Choroby układu krwiotwórczego z towarzyszącym zmniejszeniem liczby białych krwinek - leukocytów (leukocytopenia) i płytkowego składnika hematopoezy (trombocytopenia);
- Ciężkie zakaźne i zapalne zmiany w wątrobie (zapalenie wątroby);
- Cukrzyca powikłana patologią naczyniową.
Ponadto stosowanie leków z tej grupy może grozić rozwojem reakcji alergicznych, objawiających się:
- Swędzenie skóry i pokrzywka, czasami sięgające obrzęku Quinckego;
- Zaburzenia układu trawiennego;
- Zmiany we krwi (zmniejszona liczba płytek krwi i leukocytów);
- Możliwe upośledzenie czynności wątroby (żółtaczka z powodu cholestazy).
Leki przeciwhiperglikemiczne z rodziny biguanidów
Biguanidy (pochodne guanidyny) są aktywnie stosowane w leczeniu cukrzycy typu 2, często dodając do nich sulfonamidy. Są bardzo racjonalne w stosowaniu przez pacjentów otyłych, jednak w przypadku osób z patologią wątroby, nerek i układu krążenia ich stosowanie jest mocno ograniczone, przechodząc na delikatniejsze leki z tej samej grupy lub inhibitory α-glukozydów, które hamują wchłanianie węglowodanów w jelicie cienkim.
Za bezwzględne przeciwwskazania do stosowania biguanidów uważa się:
- IDDM (cukrzyca typu 1);
- Znacząca utrata masy ciała;
- Procesy zakaźne, niezależnie od lokalizacji;
- Interwencje chirurgiczne;
- Ciąża, poród, karmienie piersią;
- Stany śpiączki;
- Patologia wątroby i nerek;
- Głód tlenu;
- Mikroangiopatia (2-4 stopnie) z zaburzeniami widzenia i czynnością nerek;
- Wrzody troficzne i procesy martwicze;
- Słabe krążenie w kończynach dolnych z powodu różnych patologii naczyniowych.
Leczenie insuliną
Z powyższego wynika, że Insulina jest podstawową metodą leczenia cukrzycy typu 1, wszystkich nagłych przypadków medycznych i ciężkich powikłań cukrzycy. NIDDM wymaga wyznaczenia tej terapii tylko w przypadkach postaci wymagających insuliny, gdy korekta innymi sposobami nie daje pożądanego efektu.
Współczesne insuliny, zwane monokompetentnymi, reprezentują dwie grupy:
- Monokompetentne formy farmakologiczne substancji insuliny ludzkiej (półsyntetyczna lub rekombinowana DNA), które niewątpliwie mają znaczącą przewagę nad lekami pochodzenia wieprzowego. Nie mają praktycznie żadnych przeciwwskazań ani skutków ubocznych;
- Monokompetentne insuliny otrzymywane z trzustki świńskiej. Leki te w porównaniu do insulin ludzkich wymagają zwiększenia dawki leku o około 15%.
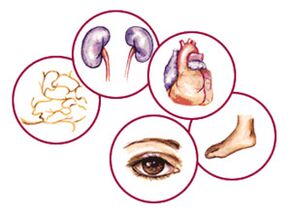
Cukrzyca jest niebezpieczna ze względu na powikłania
Ze względu na to, że cukrzycy towarzyszą uszkodzenia wielu narządów i tkanek, jej objawy można spotkać niemal we wszystkich układach organizmu. Powikłaniami cukrzycy są:
- Zmiany patologiczne w skórze: dermopatia cukrzycowa, martwica lipidowa, czyraczność, ksantomatoza, zakażenia grzybicze skóry;
- Choroby kostno-stawowe:
- Osteoartropatia cukrzycowa (staw Charcota - zmiana w stawie skokowym), występująca na tle upośledzonego mikrokrążenia i zaburzeń troficznych, któremu towarzyszą zwichnięcia, podwichnięcia, samoistne złamania poprzedzające powstanie stopa cukrzycowa;
- Hairopatia cukrzycowa, charakteryzująca się sztywnością stawów rąk, która często rozwija się u dzieci chorych na cukrzycę;
- Choroby układu oddechowego: długotrwałe długotrwałe zapalenie oskrzeli, zapalenie płuc, zwiększona zapadalność na gruźlicę;
- Procesy patologiczne wpływające na narządy trawienne: enteropatia cukrzycowa, któremu towarzyszy wzmożona perystaltyka, biegunka (do 30 razy dziennie), utrata masy ciała;
- Retinopatia cukrzycowa– jedno z najpoważniejszych powikłań, charakteryzujące się uszkodzeniem narządu wzroku;
- Rozważa się najczęstsze powikłanie cukrzycy neuropatia cukrzycowa i jego różnorodność - polineuropatia, osiągając 90% wszystkich form tej patologii. Polineuropatia cukrzycowa jest częstym schorzeniem zespół stopy cukrzycowej;
- Stan patologiczny układu sercowo-naczyniowego, który w większości przypadków jest przyczyną śmierci z powodu cukrzycy. Hipercholesterolemia i miażdżyca naczyń, które w cukrzycy zaczynają rozwijać się w młodym wieku, nieuchronnie prowadzą do chorób serca i naczyń (choroba wieńcowa, zawał mięśnia sercowego, niewydolność serca, udar naczyniowo-mózgowy).
Zapobieganie
Środki zapobiegania cukrzycy opierają się na przyczynach, które ją powodują. W takim przypadku warto porozmawiać o profilaktyce miażdżycy i nadciśnienia tętniczego, w tym o walce z nadwagą, złymi nawykami i uzależnieniami od jedzenia.

Zapobieganie powikłaniom cukrzycy polega na zapobieganiu rozwojowi stanów patologicznych wynikających z samej cukrzycy. Wyrównanie poziomu glukozy w surowicy krwi, przestrzeganie diety, odpowiednia aktywność fizyczna i stosowanie się do zaleceń lekarza pomogą opóźnić skutki tej dość groźnej choroby.

























